
Wyciszanie genów w chorobie Huntingtona: historia dotychczasowa
Czy wyciszanie genów jest tak ekscytujące, jak brzmi w przypadku choroby Huntingtona, i co może przynieść przyszłość?

Uwaga: Tłumaczenie automatyczne – możliwość wystąpienia błędów
W celu jak najszybszego rozpowszechnienia informacji o badaniach nad HD i aktualizacjach badań do jak największej liczby osób, niniejszy artykuł został automatycznie przetłumaczony przez sztuczną inteligencję i nie został jeszcze sprawdzony przez ludzkiego redaktora. Chociaż staramy się dostarczać dokładne i przystępne informacje, tłumaczenia AI mogą zawierać błędy gramatyczne, błędne interpretacje lub niejasne sformułowania.Aby uzyskać najbardziej wiarygodne informacje, zapoznaj się z oryginalną wersją angielską lub sprawdź później, aby uzyskać w pełni edytowane przez człowieka tłumaczenie. Jeśli zauważysz istotne problemy lub jeśli jesteś rodzimym użytkownikiem tego języka i chciałbyś pomóc w poprawie dokładnych tłumaczeń, skontaktuj się z nami pod adresem editors@hdbuzz.net.
Wyciszanie genów polega na wykorzystaniu specjalnie zaprojektowanych cząsteczek do 'wyłączenia’ przekazu, który sprawia, że komórki wytwarzają szkodliwe białko huntingtyny. Nasz przewodnik HDBuzz po wyciszaniu genów wyjaśnia techniki, dotychczasowe wyniki i wyzwania na przyszłość.
Otrzymaliśmy wiele próśb od czytelników o napisanie artykułu o 'wyciszaniu genów’ – znanym również jako 'wyciszanie huntingtyny’. To obszar badań, który wzbudza wiele emocji. Uwagę wielu osób przyciągnął niedawny wspólny komunikat prasowy firm Lundbeck i Uniwersytetu Massachusetts, ogłaszający współpracę badawczą mającą na celu opracowanie terapii 'interferencji RNA (RNAi)’ w chorobie Huntingtona.
Czym więc jest wyciszanie genów? Jak działa i jak może pomóc pacjentom z chorobą Huntingtona?

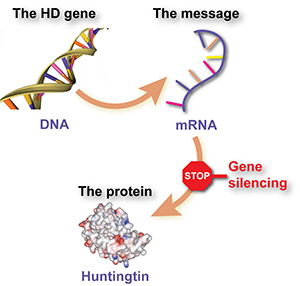
Geny, komunikaty i białka
Białka to cząsteczki, które działają jak małe maszyny, wykonując większość użytecznej pracy wewnątrz komórek – takie rzeczy jak umożliwianie reakcji chemicznych, przekazywanie komunikatów, nadawanie komórkom struktury i tak dalej. Każde różne białko jest wytwarzane przy użyciu zestawu instrukcji zwanego genem. Geny są zbudowane z DNA i znajdują się w centrum kontrolnym komórki, jądrze.
Geny nie są jednak wykorzystywane bezpośrednio do wytwarzania białek. Pomiędzy tymi procesami komórka wykorzystuje sekwencję DNA genu jako szablon do wytworzenia 'cząsteczki przekaźnikowej’ zwanej 'RNA informacyjnym’ lub
Podsumowując, DNA jest używane jako szablon do wytworzenia komunikatu mRNA, a cząsteczka komunikatu jest następnie używana do budowania cząsteczek białka.
Choroba Huntingtona jest spowodowana pojedynczym nieprawidłowym genem – genem, który nakazuje komórkom produkcję białka zwanego huntingtyną. Każda komórka ma dwie kopie każdego genu. Większość osób z HD lub tych, u których choroba rozwinie się później, ma jeden gen 'normalny’ i jeden z zbyt wieloma powtórzeniami trzyliterowej sekwencji 'CAG’ na początku. Ten prosty 'błąd w pisowni’ prowadzi do powstania 'zmutowanego’ białka, które zachowuje się inaczej niż normalne białko, uszkadzając komórki i powodując objawy HD.
Być może słyszałeś termin ’wild-type’ – tak naukowcy nazywają niezmutowany, czyli 'normalny’ gen i białko.
Wyciszanie genu huntingtyny
Skoro nieprawidłowy gen jest przyczyną wszystkich problemów w chorobie Huntingtona, dlaczego po prostu się go nie pozbyć i nie zastąpić zdrowym genem? Niestety to prawdopodobnie nie zadziała, ponieważ komórki mają bardzo bezpieczne sposoby ochrony DNA, żeby zapobiec uszkodzeniom lub zmianom.
Z drugiej strony, cząsteczka przekaźnikowa mRNA unosi się w komórce i dopóki tam jest, będzie nadal wykorzystywana do tworzenia kolejnych cząsteczek białka. Gdybyśmy mogli w jakiś sposób przekazać komórce, aby zignorowała ten przekaz, szkodliwe białko nie zostałoby wytworzone. To właśnie jest podstawą ’wyciszania genów’. Pomysł polega na tym, że naukowcy mogliby stworzyć lek, który w rzeczywistości byłby specjalnie zaprojektowaną cząsteczką przekaźnikową, przyłączającą się do przekazu huntingtyny i nakazującą komórce pozbycie się go.
Wyciszanie genów brzmi zbyt pięknie, żeby było prawdziwe, ale tak nie jest. W 1998 roku dwóch badaczy, którzy później otrzymali Nagrodę Nobla w dziedzinie medycyny, opracowało sposób wyłączania pojedynczych genów. Swoją technikę nazwali interferencją RNA (RNAi).
Wyciszanie genów jest teraz standardową techniką używaną przez naukowców do badania, jak działają organizmy, jak choroby powodują uszkodzenia i jako sposób opracowywania metod leczenia. Jeden lek wyciszający geny (Vitravene, używany do leczenia wirusowej infekcji oka) jest dopuszczony do użytku u ludzi, a ponad tuzin badań klinicznych jest w toku w wielu różnych chorobach, z kolejnymi na drodze.
Gdyby to było tak łatwe, mielibyśmy już tabletki wyciszające geny na chorobę Huntingtona, więc gdzie jest haczyk? Cóż, jak w przypadku każdej nowej techniki, na pewno będą wyzwania, niepowodzenia i nieoczekiwane przeszkody po drodze.
Wyzwanie pierwsze: dostanie się do mózgu
Jednym z głównych problemów jest dostarczenie cząsteczek wyciszających tam, gdzie są potrzebne. W chorobie Huntingtona śmierć komórek mózgowych zwanych neuronami to główny problem, więc musimy dostarczyć cząsteczkę do tych komórek.
„Kilka różnych grup badaczy zgłosiło już sukces w obniżaniu produkcji huntingtyny w modelach zwierzęcych”
Pierwszą przeszkodą jest dostarczenie leku do mózgu. Mózg ma naturalną tarczę obronną, żeby zapobiec wnikaniu szkodliwych substancji z krwi. To ogólnie dobre dla nas, bo chroni mózg, ale sprawia badaczom leków na chorobę Huntingtona ból głowy, ponieważ znacznie utrudnia dostarczanie leków do mózgu niż, powiedzmy, do wątroby czy nerek.
Więc jest mało prawdopodobne, żeby prosta tabletka czy zastrzyk nadawały się do walki z chorobą Huntingtona za pomocą wyciszania genów. Jednym ze sposobów obejścia tego problemu jest użycie pomp i małych rurek do wlewania leku wyciszającego bezpośrednio do mózgu lub płynu, który go otacza – płynu mózgowo-rdzeniowego lub CSF. To brzmi dość zniechęcająco i nie ma wątpliwości, że wszczepienie pomp czy rurek do układu nerwowego to poważna sprawa, ale właściwie podobne systemy są już używane do dostarczania leków w innych chorobach, takich jak stwardnienie rozsiane (SM) i nowotwory mózgu, gdzie mają bardzo dobry profil bezpieczeństwa.
Wyzwanie drugie: dystrybucja
Gdy lek jest już w układzie nerwowym, problem dystrybucji nadal nie jest rozwiązany. Mózg to gęsta kula tkanki, przez którą trudno jest cząsteczkom wyciszającym się rozprzestrzenić. Co więcej, leczenie musi dostać się do wnętrza komórek, żeby zadziałać – unoszenie się między komórkami to za mało.
Naukowcy używają różnych metod, żeby rozwiązać ten problem. Laureaci Nagrody Nobla używali cząsteczek interferencji RNA (RNAi) do wyłączania genów. Te są bardzo podobne do cząsteczek produkowanych naturalnie przez komórki. Wadą jest to, że nie mają tendencji do naturalnego rozprzestrzeniania się przez mózg i nie są zbyt dobre w dostawaniu się do komórek.
Dlatego badacze RNAi zazwyczaj używają bardzo cienkich rurek, wprowadzanych do tkanki mózgowej, kierując je do najbardziej dotkniętych regionów, połączonych z pompami, które wykorzystują ciśnienie do rozprzestrzeniania leku. Inną opcją jest pozwolenie cząsteczkom RNAi na 'podwiezienie się’ wewnątrz dezaktywowanych wirusów, które są ekspertami w rozprzestrzenianiu się po mózgu i wprowadzaniu substancji do komórek.
Innym podejściem jest wypróbowanie różnych cząsteczek, które mogą być lepsze w rozprzestrzenianiu się i wchodzeniu do komórek. Antysensowne oligonukleotydy (ASO) są podobne do cząsteczek RNAi, ale są nieco prostsze i nie są produkowane naturalnie przez komórki. Zasada jest taka sama – przyklejają się do cząsteczki komunikatu mRNA i zapobiegają używaniu jej przez komórkę do budowania białek.
ASO wydają się być znacznie lepsze w rozprzestrzenianiu się po mózgu i mogą dość łatwo wchodzić do komórek. Wydają się też trwać znacznie dłużej – co może być dobre lub złe, w zależności od tego, jak dobrze wykonują swoją pracę.
Która technika wyciszania genów jest lepsza? Po prostu nie wiemy, więc RNAi i ASO są opracowywane w tym samym czasie, żeby zobaczyć, która jest najlepsza.
Wyzwanie trzecie: wyłączanie genu
Kluczowym testem leczenia wyciszającego geny jest to, czy może skutecznie wyłączyć gen. Jak dotąd badania na modelach zwierzęcych choroby Huntingtona silnie sugerowały, że można to osiągnąć, zarówno z leczeniem RNAi, jak i ASO.
W 2005 roku zespół badaczy kierowany przez Bev Davidson w Iowa wstrzyknął cząsteczki RNAi do mózgów myszy z chorobą Huntingtona i osiągnął 85% redukcję komunikatu huntingtyny. Funkcje motoryczne i nieprawidłości komórkowe myszy też się poprawiły. Od tego czasu kilka różnych grup badaczy zgłosiło sukces w obniżaniu produkcji huntingtyny przy użyciu różnych cząsteczek, w tym leków RNAi i ASO. Najnowsze prace sugerują, że korzyści z nawet krótkich wlewów utrzymują się przez dość długie okresy.
Wyzwanie czwarte: wybór właściwego celu
Badacze leków lubią wykrywać problemy z wyprzedzeniem, a nie czekać, aż się wydarzą, a jednym z możliwych problemów z wyciszaniem genów są jego skutki na naturalną lub dzikiego typu kopię genu huntingtyny.
Wiemy, że brak huntingtyny w ogóle jest niebezpieczny. Myszy bez żadnej kopii genu umierają przed urodzeniem. Więc kluczowe pytanie brzmi: czy redukcja zmutowanej huntingtyny, która jest potrzebna do leczenia choroby, powoduje redukcję huntingtyny dzikiego typu, która jest niebezpieczna?
W tej chwili nie wiemy. Niektórzy badacze uważają, że tylko małe redukcje zmutowanej huntingtyny będą wystarczające, żeby dać komórkom szansę na regenerację, więc nie musimy się martwić szkodliwymi skutkami niewielkiego obniżenia białka dzikiego typu. Inni wierzą, że musimy opracować leczenie, które wyłączy tylko zmutowane białko. To się nazywa wyciszaniem specyficznym dla alleli – allel to nazwa każdej z dwóch kopii genu.
Wyciszanie allelo-specyficzne brzmi bardzo rozsądnie – jeśli możemy celować w zmutowany gen, dlaczego by tego nie robić? Minusem jest to, że aby celować tylko w jedną kopię genu, trzeba szukać w DNA każdego pacjenta indywidualnych różnic w 'pisowni’ między dwoma allelami. Na szczęście takie różnice są powszechne, ale prawdopodobnie nadal potrzebowalibyśmy kilku różnych leków, aby móc zapewnić ukierunkowane leczenie jak największej liczbie pacjentów. Niektórzy pacjenci nie mają żadnych odpowiednich różnic w pisowni, które mogłyby być w ten sposób wykorzystane.
Debata o tym, czy wyciszanie specyficzne dla alleli jest konieczne, trwa, ale dobrą wiadomością jest to, że nie będziemy musieli czekać dłużej na odpowiedź, ponieważ obie techniki są testowane właśnie teraz przez różne grupy badaczy.
Wyzwanie piąte: skutki uboczne
Leczenie wyciszające geny może nadal mieć skutki uboczne, nawet jeśli można uniknąć możliwych problemów z obniżaniem huntingtyny dzikiego typu.
Jednym z problemów są tak zwane 'efekty poza targetem’, gdzie cząsteczka leku przyłącza się i zakłóca działanie cząsteczek przekaźnikowych innych genów niż huntingtyna. To mogłoby powodować wiele różnych problemów.
Inną kwestią jest to, że układ odpornościowy mózgu może zacząć zwalczać 'obce’ cząsteczki, które są do niego pompowane, co mogłoby pogorszyć sytuację.
Musimy traktować te możliwe skutki uboczne poważnie teraz, gdy nadal jesteśmy na etapie testowania ich na zwierzętach. Nawet dość łagodne niechciane skutki mogą być złą wiadomością, szczególnie jeśli wyciszanie genów skończy się używaniem przez wiele lat do zapobiegania objawom u osób, które miały pozytywny test.
Naukowcy pracują nad wytworzeniem najlepszych cząsteczek z najniższym ryzykiem poważnych skutków ubocznych, a tylko najbezpieczniejsze będą przedstawione do badań na ludziach.
Kiedy, kiedy, kiedy?
Podekscytowanie wyciszaniem genów jest uzasadnione, ponieważ wielu badaczy uważa, że to nasza najlepsza szansa na opracowanie skutecznych metod leczenia choroby Huntingtona. Jest wyraźnie wiele kwestii do wyjaśnienia, ale z każdym mijającym rokiem postęp jest robiony i wszyscy zgadzają się, że jak dotąd nie znaleziono niczego, co sugerowałoby, że technika nie zadziała u pacjentów.
Właśnie teraz trwa badanie kliniczne wyciszania genów ASO u pacjentów z ALS (choroba neuronu ruchowego). To naprawdę ważne, ponieważ testuje nie tylko lek, ale także system dostarczania pompa-i-rurka, żeby dostarczyć lek tam, gdzie jest potrzebny. Tymczasem wielu badaczy na całym świecie ustala, które cząsteczki będą najlepsze do testowania u pacjentów z chorobą Huntingtona.
Nie możemy powiedzieć na pewno, kiedy leczenie wyciszające geny będzie dostępne dla pacjentów, ale HDBuzz byłby rozczarowany, gdybyśmy nie zobaczyli badań klinicznych wyciszania genów u ludzi z chorobą Huntingtona w bardzo bliskiej przyszłości.
Dowiedz się więcej
Więcej informacji o naszej polityce ujawniania informacji znajdziesz w naszym FAQ…


