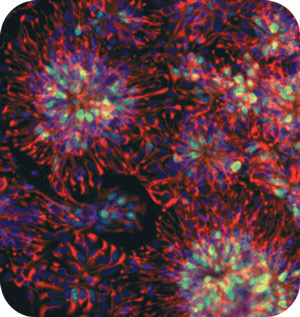
Neurony z komórek macierzystych tworzą właściwe połączenia
Zastępowanie neuronów u myszy komórkami macierzystymi działa znacznie lepiej niż oczekiwano, sugerując, że terapia zastępcza może
Nowe badania sugerują, że neurony wytworzone z komórek macierzystych mogą zastępować dorosłe neurony lepiej niż sądziliśmy – przynajmniej u myszy, których mózgi zostały uszkodzone toksyną. Jak duże są szanse, że pomoże to pacjentom z HD – czy wymiana komórek jest możliwa w przypadku choroby przewlekłej?
HD i utrata komórek mózgowych
Choroba Huntingtona jest spowodowana neurodegeneracją, czyli utratą komórek mózgowych zwanych neuronami. We wczesnym stadium HD utrata komórek szczególnie dotyka neuronów w części mózgu zwanej prążkowiem. Nawet w obrębie prążkowia jeden typ neuronu zwany 'średnim neuronem kolczystym’ jest najbardziej podatny na degenerację. Neurony te stanowią 96% prążkowia, więc ich utrata jest złą wiadomością dla tej części mózgu.
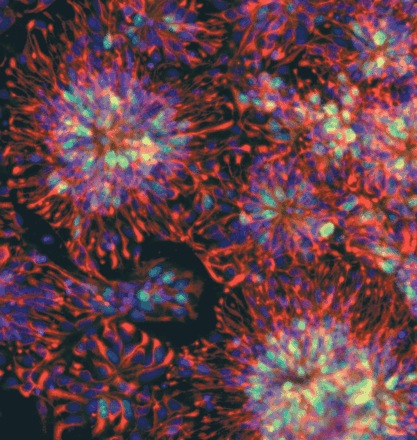
Źródło zdjęcia: PNAS
Objawy choroby Huntingtona odzwierciedlają ten charakterystyczny wzorzec utraty komórek. Prążkowie pomaga kontrolować ruchy ciała i emocje, a także wykonywać zadania poznawcze, takie jak uczenie się, wielozadaniowość i rozwiązywanie problemów. To wszystko są obszary, które według pacjentów są dotknięte chorobą Huntingtona.
Problem z chorobami neurodegeneracyjnymi, takimi jak HD, polega na tym, że gdy wrażliwe neurony, takie jak średnie neurony kolczyste, zostaną utracone, nie odrastają. Z tego, co obecnie rozumiemy, gdy już znikną, znikają na zawsze.
Mózg może radzić sobie z utratą
Projekt TRACK-HD, kierowany przez profesor Sarah Tabrizi, wykorzystał skany MRI do ujawnienia zauważalnej utraty tkanki mózgowej we wczesnym stadium choroby. Ta postępująca utrata neuronów jest widoczna jeszcze zanim pacjenci zgłoszą objawy.
Z jednej strony to zła wiadomość – mózgi nosicieli mutacji HD kurczą się jeszcze zanim doświadczą objawów, które nazywamy 'HD’. Ale można na to spojrzeć też z nadzieją – mimo że większość neuronów nie może się regenerować, mózg potrafi wykazać niezwykłą elastyczność w kompensowaniu i utrzymywaniu normalnego funkcjonowania.
Ponieważ degeneracja średnich neuronów kolczystych w prążkowiu powoduje objawy choroby Huntingtona, jednym z podejść do leczenia byłoby zastąpienie utraconych neuronów.
Wymiana komórek w chorobach mózgu
Chociaż może to brzmieć jak science fiction, może być to bardziej wykonalne niż kiedyś sądzono. W leczeniu choroby Parkinsona to podejście zostało już zastosowane z umiarkowanym sukcesem.
Choroba Parkinsona jest spowodowana degeneracją małego, ale ważnego zestawu neuronów, które produkują substancję chemiczną w mózgu zwaną 'dopaminą’. Utrata tych komórek powoduje drżenie, sztywność i słabą koordynację.
W badaniach klinicznych komórki z tkanki płodowej zostały przeszczepione do mózgów pacjentów z chorobą Parkinsona, co w niektórych przypadkach skutkowało znaczną poprawą ich zaburzeń ruchowych i ogólnego stanu zdrowia.
Jednak w porównaniu z chorobą Huntingtona, leczenie Parkinsona poprzez terapię wymiany komórek jest stosunkowo łatwe. Ponieważ utrata dopaminy w mózgach z chorobą Parkinsona powoduje jej objawy, wszystko, czego potrzeba do leczenia choroby, to zastąpienie źródła dopaminy. Aby uzyskać korzystny efekt, ważne jest tylko to, aby przeszczepione komórki były w stanie rosnąć i uwalniać dopaminę.
Niestety, nie jest tak w przypadku choroby Huntingtona. Średnie neurony kolczyste w prążkowiu mają wiele skomplikowanych połączeń z innymi neuronami w mózgu. Średnie neurony kolczyste są wymagane zarówno do odbierania informacji z tych innych regionów, jak i do przekazywania informacji dalej.
„… jednak w porównaniu z chorobą Huntingtona, leczenie choroby Parkinsona za pomocą terapii zastępowania komórek jest stosunkowo łatwe”
Nic dziwnego, że ten proces może być dość skomplikowany, ponieważ tworzenie połączeń między neuronami zaczyna się, gdy rozwijamy się w łonie matki i trwa przez całe nasze życie. Te połączenia tworzą się i przekształcają w oparciu o genetykę i doświadczenie.
Nie powinniśmy więc oczekiwać, że zastąpienie średnich neuronów kolczystych naprawi niszczycielskie skutki choroby Huntingtona, ponieważ mało prawdopodobne jest, aby komórki zastępcze były w stanie ponownie utworzyć specyficzne połączenia z innymi komórkami w mózgu.
Dowód koncepcji w mózgu myszy
Zainteresowany przetestowaniem tej koncepcji wymiany komórek, zespół z Uniwersytetu Wisconsin pod kierownictwem Su-Chun Zhang niedawno wstrzyknął komórki zastępcze do myszy, których prążkowie zostało uszkodzone. Odkryli, że przeszczepione komórki są zdolne do tworzenia nowych połączeń w dorosłym mózgu myszy, a co jeszcze ważniejsze, że te połączenia mogą poprawić zaburzenia ruchowe w modelu mysim.
Komórki przeszczepione do mózgów myszy zostały wygenerowane z ludzkich embrionalnych komórek macierzystych. Ludzkie embrionalne komórki macierzyste są pozyskiwane z wczesnych stadiów embrionów odrzuconych po procedurach zapłodnienia in vitro (IVF). Komórki te mogą rozwinąć się w każdy typ komórek w ludzkim ciele, w tym neurony i inne komórki mózgowe.
Zaletą używania embrionalnych komórek macierzystych, w przeciwieństwie do pozyskiwania neuronów z tkanek płodowych, jest zdolność komórek macierzystych do ciągłej regeneracji, tworząc bardziej spójne źródło tkanki.
Sonic hedgehog: sekret neuronów kolczystych?
To, co sprawia, że jeden typ komórek różni się od drugiego, to zbiór białek, które produkują, co pozwala komórkom przyjmować różne kształty i funkcje.
Na przykład, neuron, który przekazuje impulsy pozwalające nam myśleć i poruszać się, ma bardzo różną rolę w organizmie od komórek wyściełających nasze jelita i wchłaniających składniki odżywcze. Aby stworzyć neuron z komórki macierzystej, działanie białek zwanych czynnikami transkrypcyjnymi sprawia, że komórka macierzysta stopniowo staje się bardziej wyspecjalizowana. Czynniki transkrypcyjne działają poprzez włączanie niektórych genów, podczas gdy inne geny są wyłączane.
Zespół Zhanga potraktował ludzkie embrionalne komórki macierzyste czynnikiem transkrypcyjnym zwanym 'Sonic Hedgehog’ lub chemicznym związkiem naśladującym jego działanie, i spowodował przekształcenie komórek w neurony. Te sztucznie wytworzone neurony wyglądały jak dojrzałe średnie neurony kolczyste – konkretne komórki tracone we wczesnym stadium choroby Huntingtona.
Zastępowanie neuronów w mózgu myszy
W przeszłości, zanim zrozumiano genetyczne podstawy choroby Huntingtona, badacze modelowali chorobę u myszy, traktując je neurotoksyną zwaną kwasem chinolinowym.

Leczenie kwasem chinolinowym nie powoduje HD, ale powoduje śmierć średnich neuronów kolczystych w prążkowiu, co również występuje w HD.
Obecnie modele myszy są znacznie bardziej zaawansowane – mają mutacje powtórzeń CAG w mysim genie huntingtyny lub dodatkową kopię zmutowanego genu huntingtyny. Te genetyczne modele myszy doświadczają fizycznych i behawioralnych objawów podobnych do rzeczywistej choroby.
W swoich ostatnich pracach grupa Zhanga użyła kwasu chinolinowego do naśladowania utraty komórek w chorobie Huntingtona, a następnie zastąpiła utracone komórki, wstrzykując komórki podobne do średnich neuronów kolczystych, które wytworzyli z ludzkich embrionalnych komórek macierzystych.
Z zadowoleniem odkryli, że nie tylko nowo utworzone neurony rosły w mózgach myszy, ale były również w stanie tworzyć prawidłowe połączenia z otaczającymi tkankami. Gdy testowano funkcje ruchowe myszy, wykazały one umiarkowaną poprawę objawów.
Nadzieje i ograniczenia
Ta praca jest obiecująca, ponieważ sugeruje, że przeszczepione neurony mają większą zdolność do tworzenia funkcjonalnych połączeń niż wcześniej przewidywano. Oznacza to, że terapia komórkowa w chorobie Huntingtona mogłaby być realną możliwością w przyszłości.
Należy jednak zauważyć, że badanie to wykorzystuje model myszy traktowany kwasem chinolinowym, gdzie inne, nieuszkodzone neurony są zdrowe. Tak nie jest w rzeczywistym mózgu dotkniętym HD. Tworzenie zdrowych połączeń może być trudniejsze u pacjentów z HD.
Ponadto, myszy użyte w tym badaniu otrzymały leczenie radiacyjne w celu osłabienia układu odpornościowego, co oznacza, że nie odrzucą przeszczepionych tkanek. Chociaż mózg jest zwykle chroniony przed naszym układem odpornościowym, nadal istnieje ryzyko odrzucenia przeszczepionej tkanki po operacji. Więc gdyby próbowano tego u ludzkich pacjentów, prawdopodobnie musieliby przyjmować leki osłabiające układ odpornościowy, narażając się na ryzyko rozwoju poważnych infekcji.
W przypadku terapii komórkowej, szczególnie przy użyciu tkanek wytworzonych z embrionalnych komórek macierzystych, istnieje również ryzyko niekontrolowanego wzrostu komórek – co mogłoby prowadzić do raka. Istnieją realne pytania o to, jak zatrzymać wzrost przeszczepionych komórek, gdy zakończą one zastępowanie martwych komórek.
Oczywiście, metody wymiany komórek będą musiały zostać dalej udoskonalone, zanim będzie można przeprowadzić jakiekolwiek badania kliniczne. Ale ta nowa praca sugeruje, że nowe neurony mogą być bardziej elastyczne niż wcześniej sądziliśmy.
Dowiedz się więcej
Więcej informacji o naszej polityce ujawniania informacji znajdziesz w naszym FAQ…


